امیدها برای بهبود بیماری ایدز افزایش یافت
یافتههای جدید نشان میدهد که حتی اهداکنندگانی که تنها یک نسخهی جهشیافته دارند میتوانند به درمان بیماری ایدز کمک کنند.
مرد آلمانی مبتلا به اچآیوی ملقب به «بیمار برلین بعدی»، پس از دریافت سلولهای بنیادی غیرمقاوم دربرابر اچآیوی، عاری از این ویروس شده است.
یک مرد ۶۰ ساله در آلمان هفتمین فرد شناختهشدهی مبتلا به اچآیوی محسوب میشود که پس از دریافت پیوند سلولهای بنیادی، عاری از ویروس شده است. بااینحال، این مرد که نزدیک به ۶ سال عاری از ویروس بوده، تازه دومین شخصی است که سلولهای بنیادی غیرمقاوم دربرابر ویروس را دریافت میکند.
اولین فردی که پس از پیوند مغز استخوان برای درمان سرطان خون، عاری از اچآیوی شد، تیموتی ری براون، معروف به بیمار برلین بود. براون و تعداد انگشتشماری از افراد دیگر، سلولهای بنیادی را از اهداکنندگان ویژهای دریافت کردند که حامل جهش در ژنی خاص بودند. این جهش، گیرندهای به نام CCR5 را که مانع از ورود بیشتر سویههای ویروس اچآیوی به سلولهای ایمنی میشود، رمزگذاری میکند. از نظر بسیاری از دانشمندان، هدفقراردادن CCR5 بهترین راهکار برای درمان اچآیوی است.
از نظر بسیاری از دانشمندان، هدفقراردادن CCR5 بهترین راهکار برای درمان اچآیوی است
اما تازهترین فرد نجاتیافته از اچآیوی که در بیستوپنجمین کنفرانس بینالمللی ایدز معرفی شد، باورهای قبلی را به چالش کشید. این شخص که «بیمار برلین بعدی» نامیده میشود، سلولهای بنیادی را از اهداکنندهای دریافت کرد که فقط حامل یک کپی از ژن جهشیافتهی CCR5 بود؛ بدین معنا که سلولهای وی گیرندهی CCR5 را بیان میکنند، اما در سطح پایینتر از حد معمول.
به عبارت سادهتر، با اینکه سلولهای اهداکننده به طور کامل در برابر ویروس مقاوم نبودند، بیمار از اچآیوی درمان شد؛ اتفاقی شگفتآور که احتمالات جدیدی را برای درمان اچآیوی نشان میدهد. شارون لِوین، پزشک بیماریهای عفونی که سرپرست موسسهی عفونت و ایمنی پیتر دوهرتی در ملبورن استرالیا است، میگوید مورد هفتم درمانشده از ایدز پیام روشنی را ارسال میکند که یافتن درمان برای اچآیوی تنها مختص به CCR5 نیست.
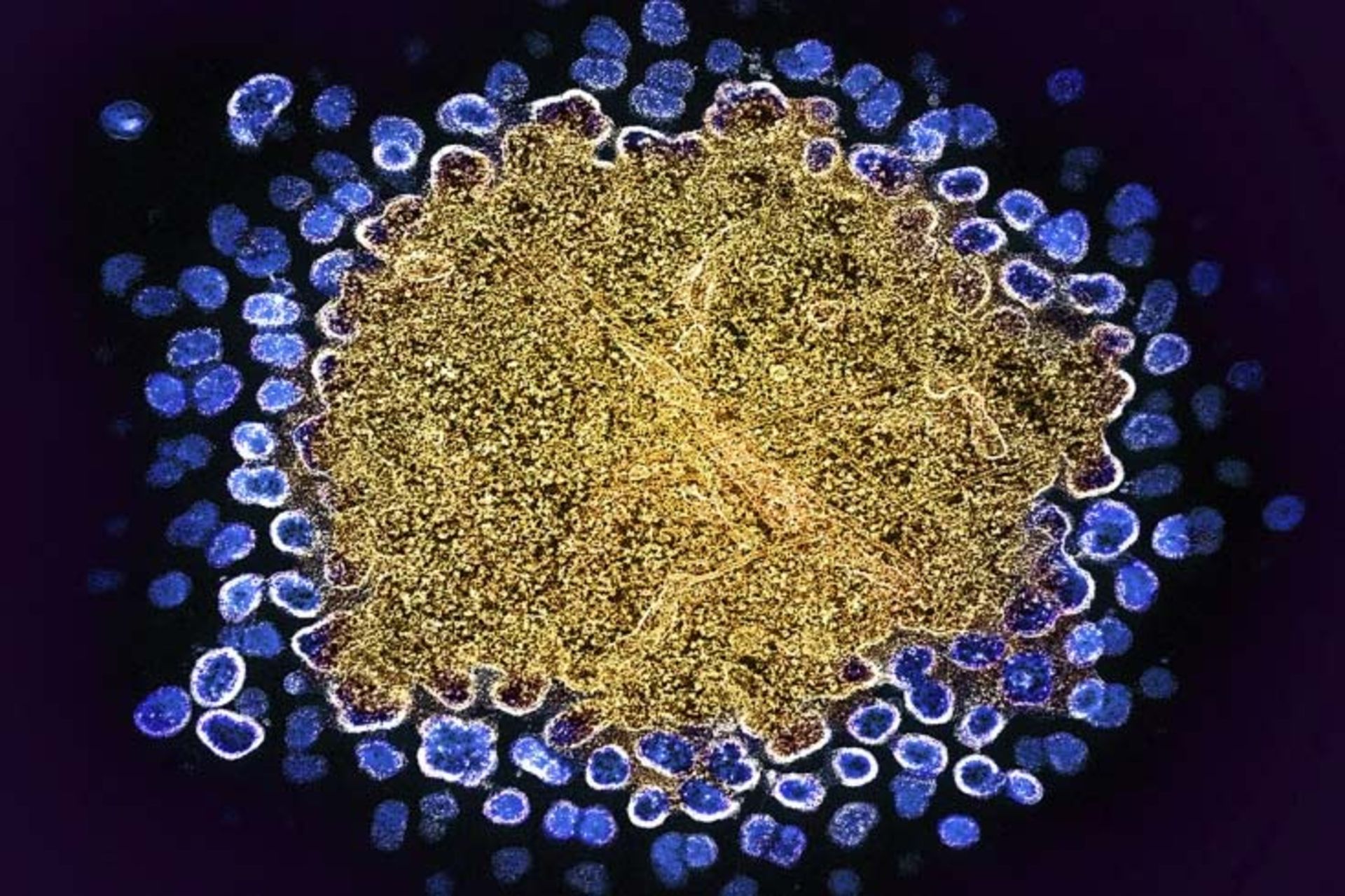
جهش در ژنی که گیرندهای به نام CCR5 را رمزگذاری میکند میتواند مانع ورود HIV (آبی) به سلولهای ایمنی شود.
یافتههای مربوط به بیمار برلین بعدی، تعداد اهداکنندگان بالقوهی پیوند سلولهای بنیادی را افزایش میدهد. این پیوندها، راهکاری پرخطر هستند که معمولاً برای افراد مبتلا به سرطان خون بهکار میروند و بعید است برای اکثر افراد مبتلا به اچآیوی استفاده شود. حدود یک درصد از افراد اروپاییتبار دارای جهش در هر دو نسخهی ژن CCR5 هستند؛ اما حدود ۱۰ درصد از افراد با چنین تباری یک نسخهی جهشیافته دارند.
یافتههای جدید نشان میدهد که حتی اهداکنندگانی که تنها یک نسخهی جهشیافته دارند میتوانند به درمان اچآیوی کمک کنند. سارا ویبل، محقق اچآیوی، معتقد است که این امر پتانسیل درمانهای جدید را گسترش میدهد. در حال حاضر، حدود ۴۰ میلیون نفر در سراسر جهان با اچآیوی زندگی می کنند.
شش سال بدون اچآیوی
بیمار برلین بعدی در سال ۲۰۰۹ به اچآیوی مبتلا شد. او در سال ۲۰۱۵ به نوعی سرطان خون و مغز استخوان معروف به لوسمی حاد میلوئیدی تشخیص داده شد. پزشکان او نتوانستند اهداکنندهی سلولهای بنیادی مشابهی پیدا کنند که در هر دو نسخهی ژن CCR5 جهش داشته باشد. اما آنها یک اهداکنندهی خانم با یک نسخهی جهشیافته یافتند که با بیمار مطابقت داشت. بیمار برلین بعدی در سال ۲۰۱۵ پیوند سلولهای بنیادی را دریافت کرد.
کریستین گابلر، پزشک و ایمنیشناس در دانشگاه پزشکی برلین که درمان بیمار برلین بعدی در آنجا ارائه شد، درمان سرطان را بسیار موفقیتآمیز دانست. در عرض یک ماه، سلولهای بنیادی مغز استخوان بیمار با اهداکننده جایگزین شد. این بیمار در سال ۲۰۱۸ مصرف داروهای ضد رتروویروسی را که اچآیوی را سرکوب میکنند متوقف کرد. اکنون پس از تقریباً شش سال، محققان نمیتوانند هیچ نشانهای از اچآیوی را در بیمار پیدا کنند.
کاهش ویروس پنهانشده
در گذشته، وقتی از سلولهای بنیادی اهداکنندگان با ژنهای CCR5 معمولی استفاده میشد، اچآیوی معمولاً طی هفتهها یا ماهها پس از توقف درمان ضدرتروویروسی عود میکرد. با این حال، یک استثنا وجود داشت. در سال ۲۰۲۳، دکتر آسیر سائز سیریون، محقق اچآیوی در انستیتو پاستور در پاریس، اطلاعاتی را در مورد فردی به نام بیمار ژنو که به مدت ۱۸ ماه درمان ضد رتروویروسی را متوقف کرده بود، به اشتراک گذاشت. اکنون پس از گذشت حدود ۳۲ ماه، این فرد همچنان عاری از ویروس است.
اکنون محققان در تلاشاند تا دریابند چرا این دو پیوند موفق شدند؛ در حالی که سایر پیوندها شکست خوردهاند. محققان چند دلیل برای اثربخشی درمان پیشنهاد میکنند:
- درمان ضد رتروویروسی: این امر میزان اچآیوی را در بدن به میزان قابلتوجهی کاهش میدهد.
- شیمیدرمانی: قبل از پیوند سلولهای بنیادی، شیمیدرمانی بسیاری از سلولهای ایمنی بیمار را که در آن اچآیوی پنهان میشود، از بین میبرد.
- سلولهای اهداکننده: سلولهای اهداکننده پیوندی ممکن است سلولهای باقیمانده بیمار را بهعنوان عامل خارجی تشخیص دهند و آنها را همراه با هر گونه اچآیوی در داخل آنها از بین ببرند.
- جایگزینی سلولهای بنیادی: جایگزینی سریع و کامل سلولهای بنیادی مغز استخوان بیمار با سلولهای اهداکننده به ازبینبردن ویروس کمک میکند.
با کاهش کافی اچآیوی در سلولهای فرد، بیماری درمان میشود
بهگفتهی لوین، اگر بتوانید میزان اچآیوی پنهان را به اندازهی کافی کاهش دهید، میتوانید افراد را درمان کنید. گابلر نیز میگوید این واقعیت که هم بیمار برلین بعدی و هم اهداکنندهی سلولهای بنیادی او یک نسخه از ژن CCR5 با جهش داشتند، ممکن است مانعی برای ورود ویروس به سلولها ایجاد کرده باشد.
مورد بیمار برلین بعدی، برای درمانهای جدیدی که مراحل اولیهی آزمایشهای بالینی را میگذرانند، پیامدهای مهمی دارد. در این درمانها، گیرندهی CCR5 با استفاده از تکنیک کریسپر و سایر روشهای ویرایش ژن از سلولهای خود فرد حذف میشود. به باور لوین، حتی اگر این درمانها به تکتک سلولها نرسند، همچنان میتوانند موثر باشند.